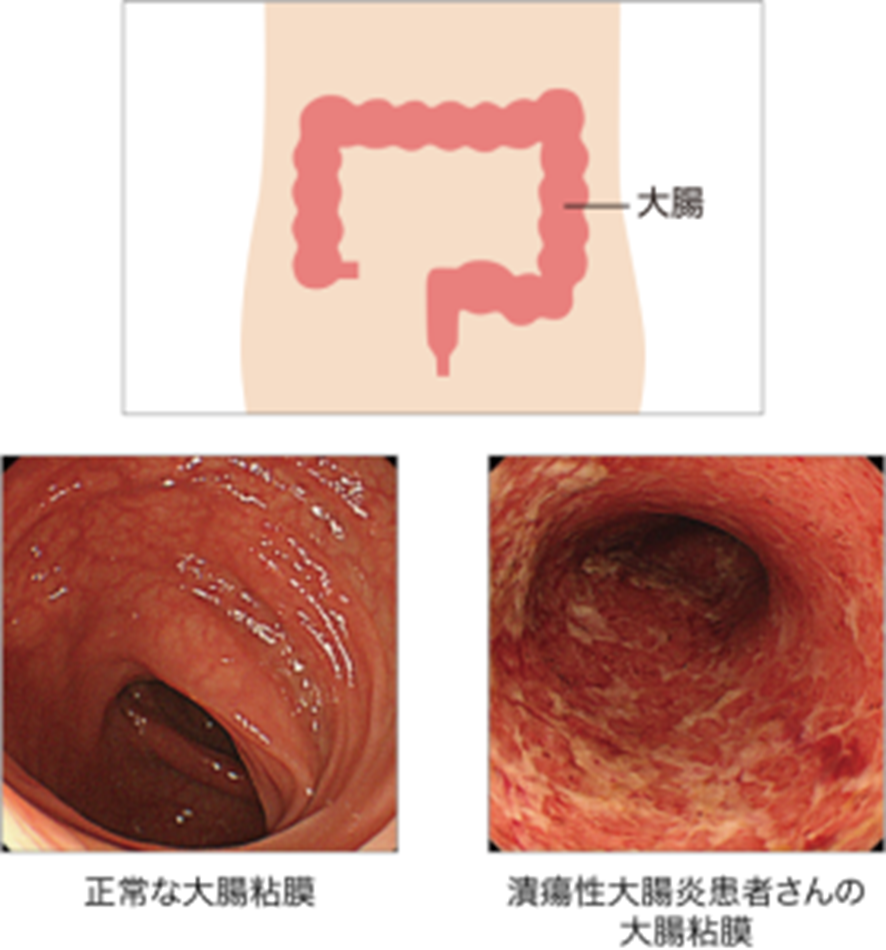
大腸粘膜が炎症を起こしてただれ、びらんや潰瘍を形成します。
症状は粘血便(ねんけつべん)、下痢、腹痛などです。
直腸は必ず炎症を起こします。
原因は不明ですが、ストレス、免疫異常が関係していると考えられています。
20~30代の若年成人に多く発症しますが、50~60代の人にもみられます。
いったんよくなったように見えても、数カ月から数年後に悪化することがあります。
持続的に下痢と血便が繰り返しおこる大腸の病気ですが、
免疫機構に関与していると考えられており、
原因も含めて全身性の疾患と考えられています。
もともと欧米人に多く日本人には少ないと考えられていましたが、
最近、日本でも急速に患者数が増えています。
原因は何か
大腸粘膜に対する異常な免疫反応、つまり、体のなかに異常な抗体ができ、
これが自分の大腸粘膜を攻撃することなどが原因とされていますが、
遺伝的素因や食生活、腸内細菌叢(そう)の変化などが複雑に絡み合っており、
すべてが明らかになっているわけではありません。
肉体的、精神的ストレスで悪化することがありますが、
原因というよりも誘因と考えられています。
症状の現れ方
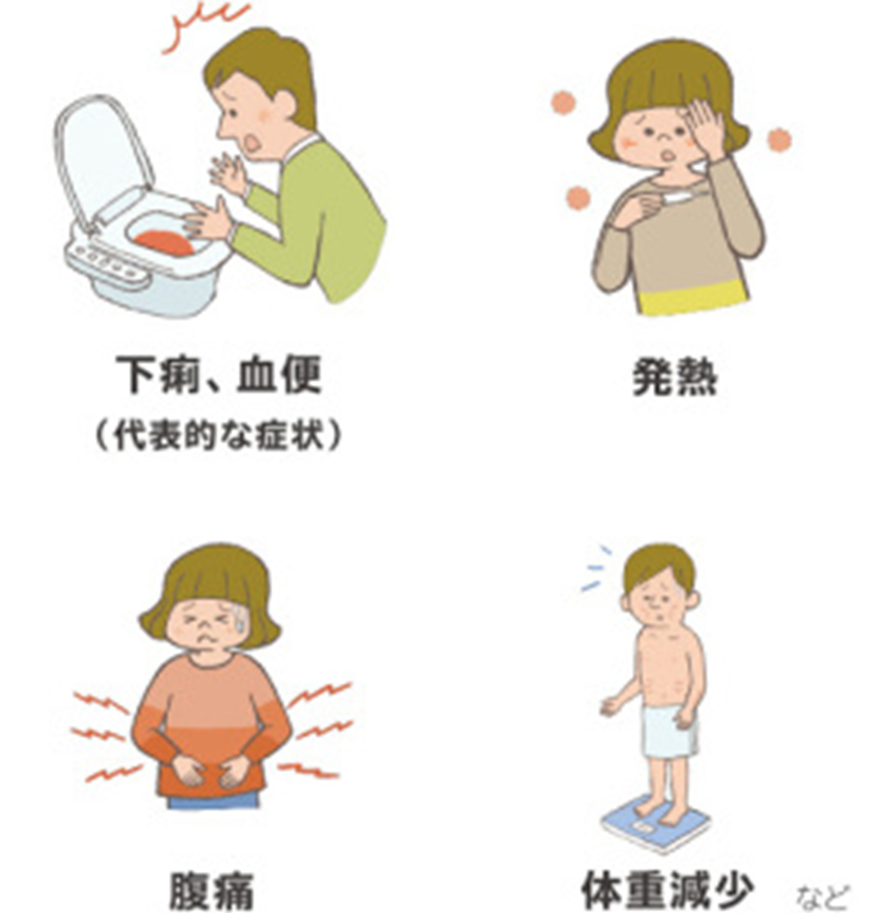
下痢、血便、粘血便、腹痛、発熱、頻脈、貧血、体重減少がおこります。
ほとんどが下痢、粘血便から始まり、粘血便は比較的長く続きます。
病巣(びょうそう)範囲が広がるにつれて腹痛、発熱がおき、便は膿のようになります。
治療によって改善しても数カ月から数年後に再び悪化し、
それを繰り返す場合(再燃緩解(さいねんかんかい)型)や、
症状がだらだらとずっと続く場合(慢性持続型)などのタイプに分類されます。
検査と診断
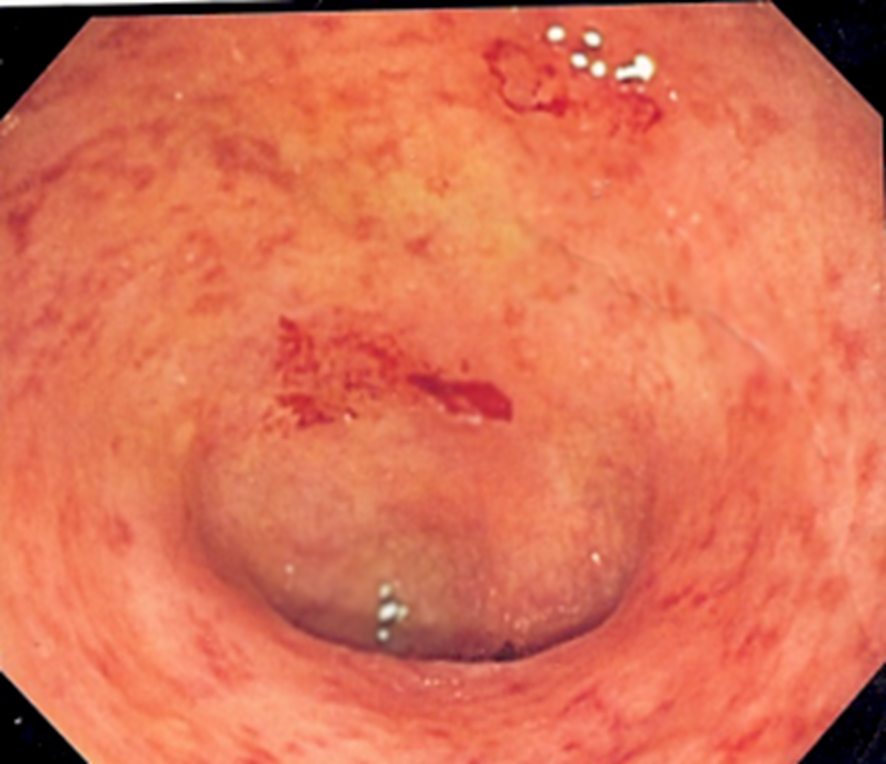
診断のためには大腸内視鏡検査が必要です
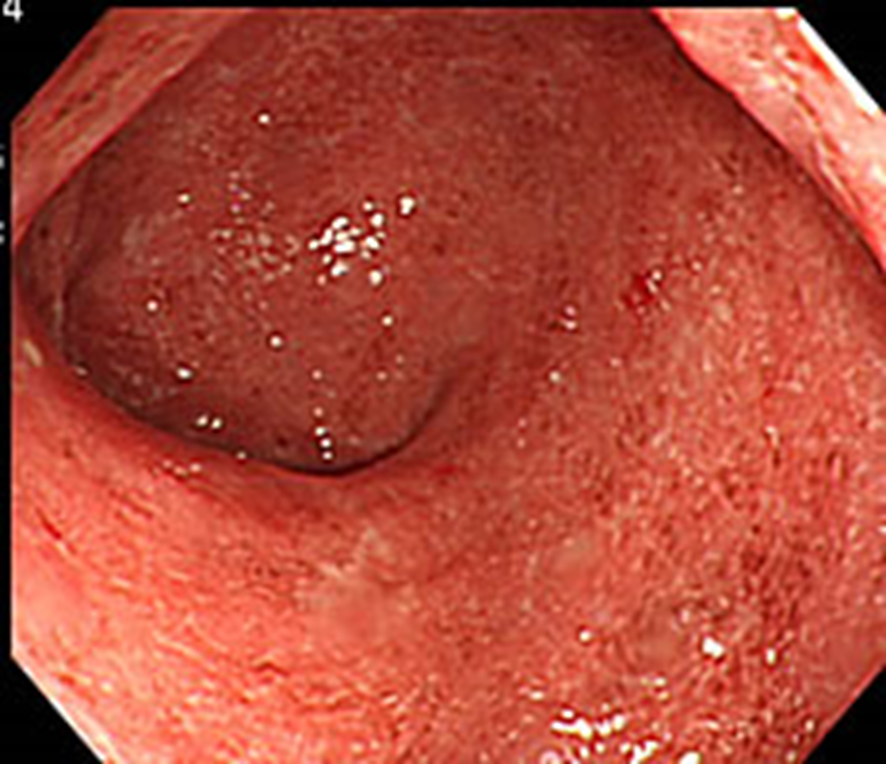
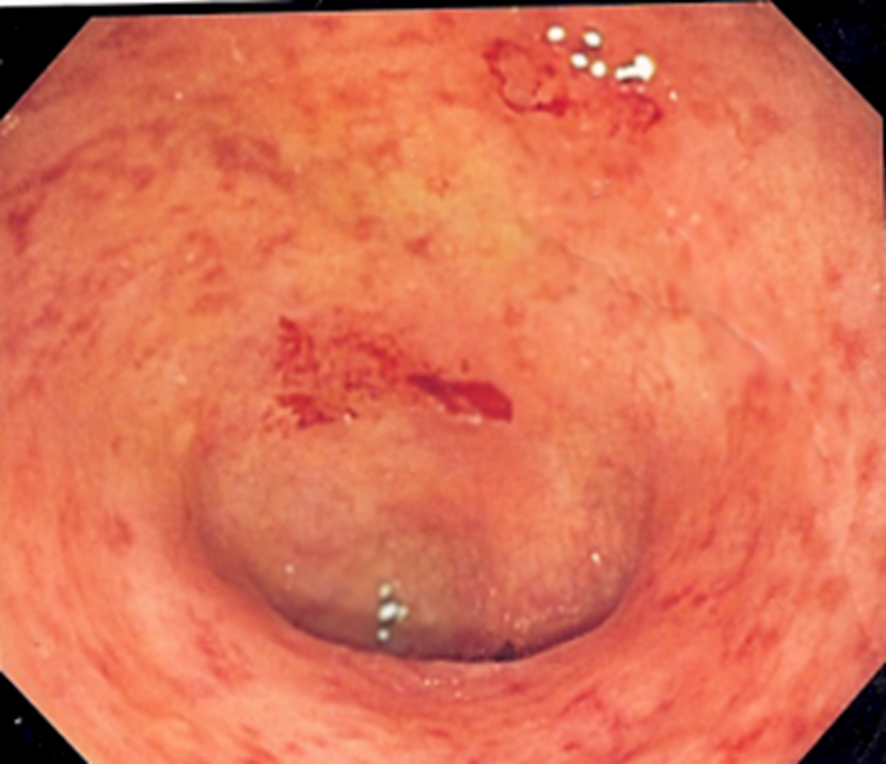
潰瘍性大腸炎の炎症の特徴は、びまん性、連続性と表現され、
大腸粘膜の全周にわたる炎症が直腸から連続してみられます。
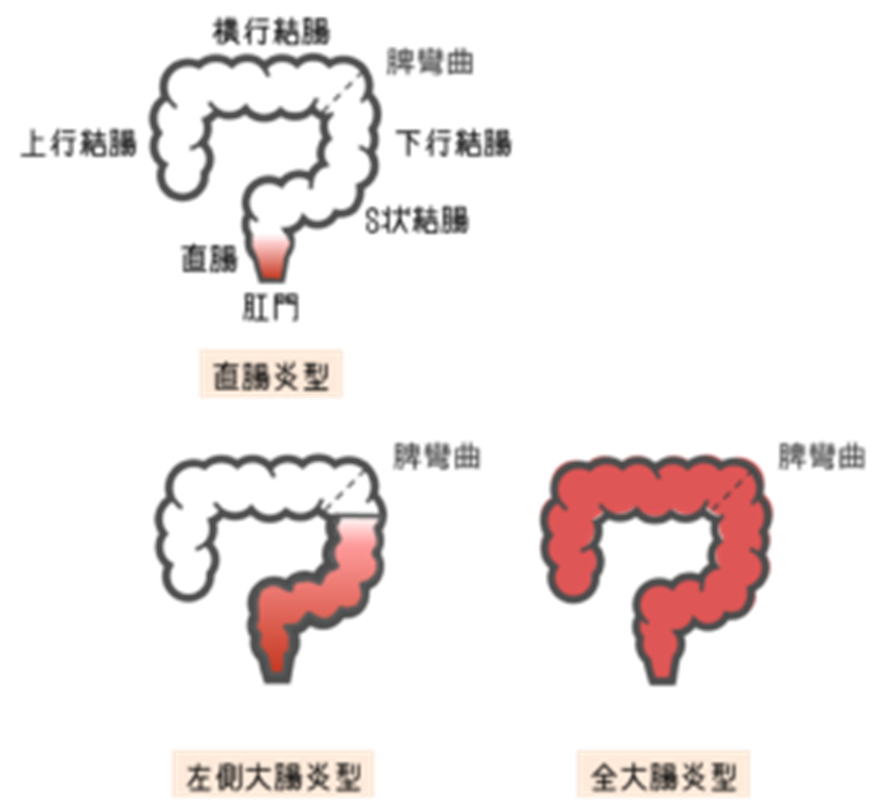
炎症が直腸だけに限られている直腸炎型、直腸から大腸の左半分(横行結腸の中央まで)
に広がっている左側大腸炎型、大腸全体に炎症のある全大腸炎型に分けられます。
血液検査では、炎症反応の程度をみたり、貧血や栄養不良が生じていないかなどを調べます。
治療の方法
多くの患者さんは適切な治療で通常の社会生活が可能ですが、
重症度により治療法が異なります。
比較的軽症の場合は、5―アミノサリチル酸製剤(サラゾピリン、ペンタサ、リアルダ)
の内服、ステロイド薬の内服を行います。
これらの薬剤の坐薬や注腸製剤を使用する場合もあります。
重症の場合は入院し、サラゾピリンやペンタサ、リアルダの内服に加えて
ステロイド薬を静脈内投与します。
腸管を安静にするため絶食とし、中心静脈栄養が必要になることもあります。
白血球除去療法は炎症の原因となる白血球を血液から取り除く治療で、
副作用が少ないことから最近注目されています。
病状によって免疫抑制薬を使用することもあります。
これらの治療で改善せず激しい症状が続く時や、
たびたび悪化して社会生活にさしつかえるような時には、
大腸を摘出する手術が必要になります。
また潰瘍性大腸炎を発症して10年以上たつと、大腸がんの発生する危険性が高くなります。
大腸がんが発見された場合も大腸全摘手術が必要です。
潰瘍性大腸炎に気づいたらどうする


よくなったり悪くなったり(緩解と再燃)を繰り返すことが多いため、
緩解期になっても治療を中断しないことが大切です。
緩解期には厳しい食事制限は必要ありませんが、症状のある時には、
高脂肪食や繊維質の多い食事を避け、アルコールや香辛料をひかえるようにします。
肉体的、精神的ストレスをきっかけに悪化することがあるため、
ストレスを多く受けないような自己管理も重要です。
厚生労働省の特定疾患に指定されているので、申請すると医療費の補助が受けられます
